- Učlanjen(a)
- 09.07.2011
- Poruka
- 1.433
Sekundarni parkinsonizam
Sekundarni parkinsonizam
Parkinsonova bolest je predstavnik ekstrapiramidnih oboljenja, jer je česta, zahvata čitavu motoriku, a neretko i psihičke funkcije i ozbiljno remeti funkcionisanje bolesnika, kako u obavljanju svakodnevnih aktivnosti tako i u socijalnim relacijama.

Uzrok nastanka
Sekundarni parkinsonizam ima drugačiju etiologiju i patologiju od Parkinsonove bolesti. Uzroci mogu biti:
Međutim, u svim navedenim slučajevima moraju biti ispunjen određene pretpostavke:
Kardinalni znaci parkinsonovog sindroma su rigor, bradikinezija, tremor u miru i oštećenje posturalnih refleksa. Bolesnik zauzima karakterističan poguren stav sa rukama flektiranim u laktovima i adukovanim uz telo. Lice mu je ukočeno kao maska. Hoda sitnim koracima. Svi pokreti su usporeni i otežani. Naročito je upadljivo pri hodu i okretanju u hodu ili u krevetu (bradikinezija). Upadljivo je osiromašenje automatskih pokreta, npr. nedostaje mahanje rukama pri hodu, čak je i treptanje retko (hipokinezija).
Rigor je posebna vrsta mišićne hipertonije koja se manifestuje ujednačenim otporom pri pasivnim pokretima (olovna šipka) ili povremenim popuštanjem tonusa kao da se u zglobu nalazi zupčasti točak (Negroov fenomen). Najlakše se uočava na vratu i rukama.
Tremor ( podrhtavanje) u miru je grub, najčešće velike amplitude, 4 Hz. Jako je promenljiv, pojačava se sa uzbuđenjem, a nestaje pri voljnim radnjama i u snu. Stari neurolozi su ga opisivali ka "pravljenje pilula" ili "brojanje novca" na rukama, odnosno "gaženje pedala" na nogama. Ređe su zahvaćeni vilica, jezik i kapci.
Druga vrsta tremora koja se takođe može naći, je finiji tremor, lako iregularan tremor ruku, koji se održava za vreme voljnog pokreta i gubi se kod relaksacije.
Oštećenje posturalnih refleksa se manifestuje nestabilnošću i zanošenjem pri hodanju, naročito pri okretanju. Nekada se pri hodu bolesnici naginju, kao da ih nešto vuče napred (anteropulsio), nazad (retropulsio) ili na stranu (lateropulsio). Nekada ubrzavaju hod (festinatio) ili postaju jako brzi kad se uzbude, npr. kad se uplaše od gaženja vozilom (kinesis paradoxica). Rukopis se menja, postaje sitan i drhtav. Govor vremenom postaje monoton, slabo modulisan, sliven, tih i na kraju nerazumljiv.
Kod ovih bolesnika može se naći hiperhidroza, curenje pljuvačke, masno, seboroično lice. Značajan broj bolesnika ima depresiju, a u oko jedne trećine može se registrovati i intelektualno propadanje - demencija.
Lečenje
Lečenje simptoma bolesti uspešno je posebno u ranom stadijumu bolesti. Ali lečenje ne zaustavlja napredovanje bolesti.
Uz lečenje simptoma, leči se i osnovno ooboljenje ili stanje koje je dovelo do sekundarnog parkinsonizma.
Stetoskop
Sekundarni parkinsonizam
Parkinsonova bolest je predstavnik ekstrapiramidnih oboljenja, jer je česta, zahvata čitavu motoriku, a neretko i psihičke funkcije i ozbiljno remeti funkcionisanje bolesnika, kako u obavljanju svakodnevnih aktivnosti tako i u socijalnim relacijama.

Uzrok nastanka
Sekundarni parkinsonizam ima drugačiju etiologiju i patologiju od Parkinsonove bolesti. Uzroci mogu biti:
- Infektivni (AIDS, postencefalitički, Creutzfeldt - Jakobova bolest, subakutni sklerozirajući panenecefalitis)
- Arterioskleroza
- Medikamentozni (litijum, rezerpin, blokatori dopaminskih receptora)
- Toksični (ugljenik monoksid, ugljenik dioksid, mangan, živa, cijanid, metanol, etanol)
- Vaskularni (multiinfarktna stanja, Binswangerova bolest)
- Trauma
- Drugo (poremećaji paratiroideje, hipotireoidizam, stečena hepatocerebralna degeneracija, tumori mozga, normotenzivni i nekomunikantni hidrocefalus i dr.)
Međutim, u svim navedenim slučajevima moraju biti ispunjen određene pretpostavke:
- postojanje određene predispozicije u vidu manje vrednosti odgovarajućih neuronskih sistema ili postojanje rane, subkliničke forme bolresti, i
- jasno oštećenje, anatomsko ili funkcionalno, nigro - strijatnog dopaminergičnog sistema.
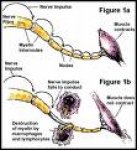
Kardinalni znaci parkinsonovog sindroma su rigor, bradikinezija, tremor u miru i oštećenje posturalnih refleksa. Bolesnik zauzima karakterističan poguren stav sa rukama flektiranim u laktovima i adukovanim uz telo. Lice mu je ukočeno kao maska. Hoda sitnim koracima. Svi pokreti su usporeni i otežani. Naročito je upadljivo pri hodu i okretanju u hodu ili u krevetu (bradikinezija). Upadljivo je osiromašenje automatskih pokreta, npr. nedostaje mahanje rukama pri hodu, čak je i treptanje retko (hipokinezija).
Rigor je posebna vrsta mišićne hipertonije koja se manifestuje ujednačenim otporom pri pasivnim pokretima (olovna šipka) ili povremenim popuštanjem tonusa kao da se u zglobu nalazi zupčasti točak (Negroov fenomen). Najlakše se uočava na vratu i rukama.
Tremor ( podrhtavanje) u miru je grub, najčešće velike amplitude, 4 Hz. Jako je promenljiv, pojačava se sa uzbuđenjem, a nestaje pri voljnim radnjama i u snu. Stari neurolozi su ga opisivali ka "pravljenje pilula" ili "brojanje novca" na rukama, odnosno "gaženje pedala" na nogama. Ređe su zahvaćeni vilica, jezik i kapci.
Druga vrsta tremora koja se takođe može naći, je finiji tremor, lako iregularan tremor ruku, koji se održava za vreme voljnog pokreta i gubi se kod relaksacije.
Oštećenje posturalnih refleksa se manifestuje nestabilnošću i zanošenjem pri hodanju, naročito pri okretanju. Nekada se pri hodu bolesnici naginju, kao da ih nešto vuče napred (anteropulsio), nazad (retropulsio) ili na stranu (lateropulsio). Nekada ubrzavaju hod (festinatio) ili postaju jako brzi kad se uzbude, npr. kad se uplaše od gaženja vozilom (kinesis paradoxica). Rukopis se menja, postaje sitan i drhtav. Govor vremenom postaje monoton, slabo modulisan, sliven, tih i na kraju nerazumljiv.
Kod ovih bolesnika može se naći hiperhidroza, curenje pljuvačke, masno, seboroično lice. Značajan broj bolesnika ima depresiju, a u oko jedne trećine može se registrovati i intelektualno propadanje - demencija.
Lečenje
Lečenje simptoma bolesti uspešno je posebno u ranom stadijumu bolesti. Ali lečenje ne zaustavlja napredovanje bolesti.
- Levodopa: jedan od najdelotvornijih lekova. Podiže nivo dopamina, supstanci koja nedostaje u mozgu obolelih.
- Dopaminergički agonisti: bromokriptin, apomorfin, pramipeksol, ropinirol. Direktno stimulišu receptore i zamenjuju ulogu dopamina u mozgu. U ranoj fazi bolesti uzimaju se kao monoterapija. Kasnije u kombinaciji s levodopom pojačavaju njen učinak.
- MAO inhibitor (deprenil): usporava razgradnju dopamina. U ranoj fazi odlaže primenu levodope.
- COMT inhibitor (entakapon): blokira razgradnju levodope pre ulaska u mozak. Uzima se samo uz levodopu, te značajno produžuje njen učinak.
- NMDA antagonisti (amantadin, mementin): u ranoj fazi uzima se kao monoterapija, kasnije u kombinaciji s levodopom.
- Hirurško lečenje i ugradnja stimulatora (poput “pacemakera” za srce) primenjuju se samo kod bolesnika koji se ne mogu uspešno lečiti lekovima ili su razvili nekontrolisane pokrete koji se ne mogu suzbiti lekovima.
Uz lečenje simptoma, leči se i osnovno ooboljenje ili stanje koje je dovelo do sekundarnog parkinsonizma.
Stetoskop
Poslednja izmena: